Alergia al Látex
Composición del látex
Los productos de látex se fabrican de un fluido lechoso derivado del árbol del caucho, Hevea brasiliensis.
Se añaden a este fluido varios productos químicos durante la elaboración y fabricación del látex comercial.
Algunas proteínas en el látex pueden ocasionar distintas reacciones alérgicas de leves a agudas.
En la actualidad, los métodos disponibles de medición no proporcionan una identificación fácil o uniforme de las proteínas que causan la alergia (antígenos) y sus concentraciones.
Hasta que se disponga de pruebas normalizadas bien aceptadas, la proteína total sirve de indicador útil de la exposición que nos preocupa [Beezhold et al. 1996a].
Los productos químicos agregados durante la elaboración también pueden ocasionar reacciones cutáneas.
Varios tipos de caucho sintético (o goma) también se denominan látex, pero éstos no emiten proteínas que causan reacciones alérgicas.
Productos que contienen látex
Una amplia gama de productos contienen látex: suministros médicos, equipo de protección personal y numerosos objetos domésticos.
Muchas personas que utilizan productos de látex en general no experimentan problemas de salud con su uso.
El objetivo de esta Alerta son los trabajadores que utilizan estos productos con frecuencia.
Los siguientes son ejemplos de productos que pueden contener látex.
Equipo de emergencia
Mangas para tomar la presión sanguínea
Estetoscopios
Guantes desechables
Conductos bucales (orales) y nasales
Tubos endotraqueales
Torniquetes
Tubos intravenosos
Jeringas
Almohadillas de electrodos
Equipo de protección personal
Guantes
Máscaras quirúrgicas
Anteojos
Mascarillas para respirar
Delantales de caucho
Suministros de oficina
Tiras de goma
Goma de borrar
Suministros de hospital
Máscaras de anestesia
Catéteres
Drenajes de herida
Aberturas de inyección
Tapones de caucho de frascos de dosis múltiples
Presas de contención dental
Objetos caseros
Llantas de automóviles
Agarres de manillar de motocicletas y bicicletas
Material de alfombra
Gafas de nadar
Mangos de raquetas
Suelas de zapatos
Tela expansible (pretina)
Guantes de lavado de vajilla
Bolsas de agua caliente
Preservativos
Diafragmas
Globos
Chupetes
Chupones de biberón
Las personas que tienen reacciones alérgicas al látex deberían tener cococimiento de todos los productos que lo contengan. Algunos de los productos ya mencionados pueden obtenerse sin látex.
Látex en el lugar de trabajo
Los trabajadores del rubro de la salud (médicos, enfermeras, dentistas, técnicos, etc.) que utilizan guantes de látex con frecuencia, corren el riesgo de sufrir reacciones alérgicas al látex. También corren el riesgo aquellos trabajadores como peluqueros, amas de casa, trabajadores de servicios de alimentos, etc., que, aunque con menor frecuencia, utilizan guantes de látex y, por supuesto, los empleados de las industrias que fabrican productos de látex.
TIPOS DE REACCIONES AL LÁTEX
Pueden ocurrir tres tipos de reacciones alérgicas en las personas que utilizan productos de látex:
-
- Dermatitis por contacto irritante
- Dermatitis por sensibilidad química (hipersensibilidad retardada)
- Alergia al látex
Dermatitis por contacto irritante
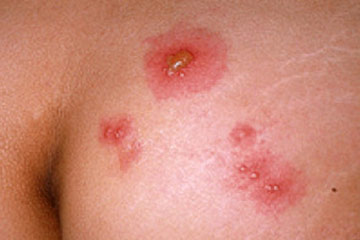
La reacción más común a los productos de látex es la dermatitis por contacto irritante: la aparición de zonas secas, irritadas, con picazón en la piel, usualmente, en las manos. Estas reacciones son ocasionadas por irritación de la piel por el uso de guantes y, posiblemente, por la exposición a otros productos y elementos químicos en el trabajo. Esta reacción alérgica también suele suceder al lavarse y secarse las manos en forma incompleta, utilizar agentes de limpieza y desinfectantes y por la exposición a polvos añadidos a los guantes. La dermatitis por contacto irritante no es considerada una reacción alérgica propiamente tal.
Dermatitis por sensibilidad química
La dermatitis por contacto alérgico (hipersensibilidad retardada, llamada también a veces dermatitis por sensibilidad química) resulta de la exposición a productos químicos agregados al látex durante la recolección, la elaboración o la fabricación.
Estos productos químicos pueden ocasionar reacciones de la piel similares a las ocasionadas por la hiedravenenosa (poison ivy).
Al igual que ocurre con esta planta, la erupción cutánea comienza de ordinario de 24 a 48 horas después del contacto y puede progresar hasta convertirse en llagas supurantes en la piel o propagarse desde la zona de la piel tocada por el látex.
Alergia al látex
La alergia al látex (hipersensibilidad inmediata) puede ser una reacción más grave que la dermatitis por contacto irritante o la dermatitis por contacto alérgico.
Ciertas proteínas en el látex pueden ocasionar sensibilización (prueba cutánea o de sangre positiva, con síntomas o sin ellos).
Aunque se desconoce la cantidad de exposición requerida para ocasionar sensibilización o síntomas, las exposiciones incluso a niveles muy bajos pueden desencadenar reacciones alérgicas en algunas personas.
Las reacciones comienzan de ordinario a los pocos minutos de la exposición al látex, pero pueden ocurrir horas después y pueden producir distintos síntomas.
Las reacciones leves presentan enrojecimiento, irritación, o picazón a la piel.
Reacciones más agudas pueden incluir síntomas respiratorios tales como secreción nasal, estornudos, picazón a los ojos o garganta y asma (dificultad de respirar, periodos de tos y jadeo).
En raras ocasiones, puede producirse un estado de shock; pero una reacción que ponga en peligro la vida rara vez es el primer síntoma de la alergia al látex.
Estas reacciones son similares a las observadas en algunas personas alérgicas después de sufrir una picadura de abeja.
NIVELES Y VÍAS DE EXPOSICIÓN
Los estudios de otras sustancias que ocasionan alergia proporcionan pruebas de que cuanto más alta es la exposición general en una población, tanto mayor es la probabilidad de que más individuos se sensibilicen [Venables y Chan-Yeung 1997].
Se desconoce la cantidad de exposición al látex requerida para producir sensibilización o una reacción alérgica; sin embargo, se ha declarado que las reducciones en la exposición a las proteínas del látex han estado asociadas con una menor sensibilización y síntomas. [Tarlo et al. 1994; Hunt et al. 1996].
Se ha demostrado que las proteínas que ocasionan las alergias al látex se ligan al polvo que se utiliza en algunos guantes de látex.
Cuando los operarios se ponen guantes empolvados, una mayor cantidad de proteína de látex llega a la piel.
Además, cuando se cambian de guantes, las partículas de proteína de látex/polvo se introducen en el aire donde pueden ser inhaladas y entrar en contacto con las membranas del cuerpo (véase la Figura 1) [Heilman et al. 1996].
En cambio, en areas de trabajo donde sólo se utilizan guantes sin polvo se acusan niveles bajos o cantidades no detectables de proteínas que ocasionan alergia [Tarlo 1994; Swanson et al. 1994].
El llevar puestos guantes de látex durante episodios de dermatitis de las manos puede aumentar la exposición de la piel y la persona que los usa corre el riesgo de contraer alergia al látex.
Se desconoce el riesgo de progresión de irritación a la piel a reacciones más graves.
Sin embargo, una irritación puede ser el primer signo de que un trabajador se ha vuelto alérgico al látex y que podrían ocurrir reacciones más graves si continúa la exposición [Kelly et al. 1996].
¿QUIÉN ESTÁ A RIESGO?
Los trabajadores con una exposición continua están sometidos a riesgo de contraer alergia al látex.
Dichos trabajadores son, entre otros, los profesionales de la atención de salud (médicos, enfermeras, ayudantes, dentistas, expertos en higiene dental, empleados de salas de operaciones, técnicos de laboratorio y personal de limpieza de hospitales) que utilizan con frecuencia guantes de látex y otros suministros médicos que contienen látex.
Los trabajadores que utilizan guantes de látex con menos frecuencia (personal de ejecución de la ley, ayudantes de ambulancia, trabajadores de funerarias, personal de lucha contra incendios, pintores, jardineros, trabajadores de servicios de alimentos y personal de limpieza) también pueden contraer alergia; asi como los trabajadores en las fábricas en las que se fabrican o utilizan productos de látex.
Las personas atópicas (que tienen una tendencia a sufrir condiciones alérgicas múltiples) están sometidas a un riesgo mayor de contraer alergia al látex.
Esta alergia también guarda relación con aquellas a ciertos alimentos, en especial al aguacate, papa, plátano, tomate, nueces, kiwi y papaya. [Blanco et al. 1994; Beezhold et al. 1996b]. Las personas con espina bífida también corren un riesgo mayor de contraer alergia al látex.
DIAGNÓSTICO DE LA ALERGIA AL LÁTEX
Esta alergia debería sospecharse en cualquier persona que presenta ciertos síntomas después de la exposición al látex, incluida irritación nasal, ocular o de los senos paranasales; llagas; dificultad de respirar, tos, jadeo; o estado de shock inexplicado.
Todo trabajador expuesto que experimente estos síntomas debería ser evaluado por un médico ya que una exposición adicional podría producir una reacción alérgica grave. Se efectúa un diagnóstico utilizando los resultados de un historial médico, un examen médico y pruebas.
El efectuar un historial médico completo es el primer paso en el diagnóstico de la alergia al látex.
Además, se dispone de pruebas de sangre aprobadas por la Administración de Alimentos y Fármacos (FDA) para detectar los anticuerpos del látex.
Entre otras herramientas diagnósticas figuran una prueba de uso de guantes normalizada o pruebas cutáneas que consisten en raspar o causar escozor en la piel mediante una gota de líquido que contiene proteínas de látex.
Se demuestra una reacción positiva si se produce escozor, hinchazón o enrojecimiento en el lugar de la prueba.
Sin embargo, todavía no se dispone de materiales aprobados por la FDA. Las pruebas cutáneas y de uso de guantes deberían realizarse sólo en centros médicos con personal experimentado y equipado para hacer frente a reacciones agudas.
También se dispone de pruebas para diagnosticar la dermatitis por contacto alérgico.
En esta prueba sancionada por la FDA, se aplica una compresa especial que contiene aditivos de látex a la piel y se comprueba a través de varios días.
Se muestra una reacción positiva al experimentar picazón, enrojecimiento, hinchazón o llagas donde la compresa cubrió la piel.
Ocasionalmente, las pruebas no confirman que un trabajador tiene una verdadera alergia al látex o pueden indicarla en un trabajador que no tiene síntomas clínicos.
Por tanto, los resultados han de ser evaluados por un médico bien informado.
TRATAMIENTO DE LA ALERGIA AL LÁTEX
Una vez que un trabajador se vuelve alérgico al látex, se necesitan precauciones especiales para prevenir las exposiciones durante el trabajo así como durante la atención médica o dental.
Ciertos medicamentos pueden reducir los síntomas de la alergia pero el evitar totalmente el látex (aunque sea bastante difícil) es el método más eficaz.
Muchas instalaciones mantienen zonas sin látex para pacientes y trabajadores afectados.
¿CUÁN COMÚN ES LA ALERGIA AL LÁTEX?
La prevalencia de la alergia al látex se ha estudiado por varios métodos:
-
- Cuestionarios para evaluar las reacciones a los guantes de látex
- Historiales médicos de reacciones a productos que contienen látex
- Pruebas cutáneas
- Pruebas para anticuerpos de látex en la sangre de un trabajador
Los informes acerca de la prevalencia de la alergia al látex varían mucho. Esta variación quizás se deba a diferentes niveles de exposición y métodos para estimar la sensibilización o alergia. Informes recientes en la literatura científica indican que aproximadamente de 1% a 6% de la población general y 8% a 12% de los trabajadores de atención de salud regularmente expuestos están sensibilizados al látex [Kelly et al. 1996; Katelaris et al. 1996; Liss et al. 1997; Ownby et al. 1996; Sussman y Beezhold 1995].
Entre los trabajadores sensibilizados, una proporción variable tiene síntomas o signos de alergia al látex. Por ejemplo, un estudio de trabajadores de hospital expuestos mostró que 54% de los sensibilizados tenían asma por látex, con una prevalencia general de asma por látex de 2.5% [Vandenplas et al. 1995].
Se han declarado tasas de prevalencia de hasta 11% para trabajadores de atención no relacionada con la salud expuestos al látex en el trabajo [van der Walle y Brunsveld 1995; Nasuruddin et al. 1993; Orfan et al. 1994; Tarlo et al. 1990].
Existen varias razones para el gran número de alergias al látex declaradas recientemente en los trabajadores [Truscott 1995]:
1. Los trabajadores dependen cada vez más de los guantes de látex para prevenir la infección del virus de inmunodeficiencia humana (VIH), el virus de la hepatitis B y otros agentes infecciosos, tal como se esboza en Recommendations for Prevention of HIV Transmission in Health-Care Settings [CDC 1987] y en Guidelines for Prevention of Transmission of Human Immunodeficiency Virus and Hepatitis B Virus to Health-Care and Public-Safety Workers [CDC 1989].
2. Desde 1992, la Administración de Seguridad y Salud Ocupacionales (OSHA) ha requerido que los empleadores proporcionen guantes y otros medios de protección para sus empleados [29 CFR*1910.1030, Bloodborne pathogens].
INFORMES DE CASO
Los informes de caso siguientes describen brevemente las experiencias de seis trabajadores que contrajeron alergia al látex después de exposición ocupacional. Estos casos no son representativos de todas las reacciones, pero son ejemplos de los tipos más graves e ilustran lo que ha ocurrido a algunas personas.
Caso No. 1 Un técnico de laboratorio contrajo síntomas de asma después de llevar puestos guantes de látex mientras realizaba pruebas de sangre. Inicialmente, los síntomas ocurrieron sólo en contacto con los guantes pero, después, los síntomas ocurrieron cuando el técnico se vio expuesto sólo a las partículas de látex en el aire [Seaton et al. 1988].
Caso No. 2 Una mujer de 33 años buscó tratamiento médico para asma ocupacional después de 6 meses de tos periódica, dificultad al respirar, contracción del tórax, y jadeo ocasional.
Había trabajado durante 7 años como inspectora en una compañía de suministros médicos donde su trabajo incluyó inflar guantes de látex recubiertos con harina de maíz.
Sus síntomas comenzaban a los 10 minutos después de comenzar a trabajar y empeoraban posteriormente en el día (90 minutos después de salir del trabajo). Los síntomas desaparecieron totalmente cuando estuvo de vacaciones por 12 días, pero volvieron a repetirse el primer día en que regresó al trabajo [Tarlo et al. 1990].
Caso No. 3 Una enfermera contrajo urticaria en 1987, congestión nasal en 1989 y asma en 1992. Con el tiempo presentó síntomas respiratorios agudos en el entorno de atención de salud aun cuando ella no tuvo contacto directo con el látex. La enfermera fue obligada a abandonar su ocupación debido a estas reacciones [Bauer et al. 1993].
Caso No. 4 Una partera contrajo inicialmente urticaria, congestión nasal y conjuntivitis. Al año, había contraído asma y, dos años después, cayó en estado de shock tras un examen ginecológico de rutina durante el cual se utilizaron guantes de látex. También sufrió dificultad respiratoria en ambientes que contenían látex, aunque ella no había tenido contacto directo con dichos productos. En consecuencia, se vio obligada a abandonar el trabajo [Bauer et al. 1993].
Caso No. 5 Un médico con historial de alergias estacionales, secreción nasal y eczema en las manos sufrió secreción nasal aguda, dificultad al respirar y colapso después de unos cuantos minutos de haberse puesto un par de guantes de látex. Fue resucitado por un equipo de primeros auxilios cardiacos [Rosen et al. 1993].
Caso No. 6 Una enfermera de cuidados intensivos con un historial de secreción nasal, escozor de ojos, asma, eczema y dermatitis por contacto experimentó cuatro reacciones alérgicas graves al látex. La primera reacción comenzó con asma, suficientemente grave para requerir tratamiento en una sala de emergencia. La segunda y tercera veces fueron similares a la primera. La cuarta reacción fue la más grave y ocurrió cuando se puso guantes de látex en el trabajo. Cayó en estado de shock y fue tratada con éxito en una sala de emergencia [Rosen et al. 1993].
CONCLUSIONES
La alergia al látex en el trabajo puede resultar en problemas de salud potencialmente graves para los trabajadores, que a menudo no tienen conocimiento del riesgo de la exposición al látex. Dichos problemas de salud pueden reducirse al mínimo o prevenirse mediante las recomendaciones que se esbozan en esta Alerta.
RECOMENDACIONES
Las siguientes recomendaciones para prevenir la alergia al látex en el trabajo se basan en el conocimiento actual y en guiarse por el sentido común para reducir al mínimo los problemas de salud relacionados con el látex. La tecnología de fabricación en evolución y las mejoras en los métodos de medición pueden conducir a cambios en estas recomendaciones en el futuro.
Por ahora, la adopción de estas recomendaciones contribuirá a reducir la exposición y el riesgo de contraer alergia al látex.
Empleadores La alergia al látex puede prevenirse únicamente si los empleadores adoptan políticas encaminadas a proteger a los trabajadores de la exposición indebida al látex. El NIOSH recomienda que los empleadores adopten las medidas siguientes para proteger a los trabajadores en el trabajo.
1. Proporcionar a los trabajadores guantes que no sean de látex para que los utilicen cuando existe poco potencial de contacto con materiales infecciosos (por ejemplo, en la industria de servicio de alimentos).
2. Identificar una protección apropiada tipo barrera cuando se manipulan materiales infecciosos [CDC 1987].
Si se seleccionan los guantes de látex, proporcionar guantes de proteína reducida, libres de polvo, para proteger a los trabajadores. La meta de esta recomendación consiste en reducir la exposición a proteínas que ocasionan alergias (antígenos). Hasta que se disponga de pruebas normalizadas bien aceptadas, la proteína total sirve de indicador útil para la exposición que nos preocupa.
3. Asegurar que los trabajadores utilizan buenas prácticas de limpieza para eliminar el polvo que contiene látex en el trabajo.
- Identificar las áreas contaminadas con polvo de látex para limpiarlas frecuentemente (tapizado, alfombras, conductos de ventilación y cámaras impelentes).
- Asegurar que los trabajadores cambian los filtros de ventilación y las bolsas de las aspiradoras con frecuencia en las zonas contaminadas con látex.
4. Proporcionar a los trabajadores programas de educación y materiales de capacitación sobre la alergia al látex.
5. Examinar periódicamente a los trabajadores de alto riesgo para determinar si tienen síntomas de alergia al látex. La detección de síntomas en una etapa temprana y la transferencia de los trabajadores sintomáticos de zonas expuestas son medidas esenciales para prevenir efectos sobre la salud a largo plazo. 6. Evaluar las estrategias de prevención actuales cada vez que a un trabajador se le diagnostica alergia al látex.
Trabajadores
Los trabajadores deberían dar los pasos siguientes para protegerse de la exposición y la alergia al látex en el trabajo.
1. Utilizar guantes que no sean de látex para actividades que probablemente no requieran contacto con materiales infecciosos (preparación de alimentos, limpieza habitual de la casa, mantenimiento, etc.).
2. Identificar un método apropiado tipo barrera cuando se manipulan materiales infecciosos [CDC 1987]. Si usted puede seleccionar guantes de látex, utilice guantes sin polvo con contenido reducido de proteína:
- Dichos guantes reducen las exposiciones a la proteína del látex y, por tanto, reducen el riesgo de desencadenar una alergia (aunque los síntomas pueden aún ocurrir en algunos trabajadores).
- Los guantes de látex llamados hipoalergénicos no reducen el riesgo de la alergia. Sin embargo, pueden reducir las reacciones a aditivos químicos en el látex (dermatitis por contacto alérgico).
3. Utilizar prácticas de trabajo adecuadas para reducir la posibilidad de que se produzcan reacciones al látex:
-
Cuando se lleven puestos guantes de látex, no utilice cremas o lociones de las manos con base de aceite (que pueden ocasionar deterioro del guante) a menos que se haya demostrado que reducen los y mantienen la protección de guantes tipo barrera.
-
Después de quitarse los guantes de látex, lávese bien las manos con jabón suave y séquese bien.
-
Utilice buenas prácticas de limpieza para eliminar el polvo que contiene látex en el trabajo:
-
Limpie con frecuencia las zonas contaminadas con polvo de látex (tapicería, alfombras, conductos de ventilación y cámaras impelentes).
- Cambie con frecuencia los filtros de ventilación y las bolsas de las aspiradoras utilizadas en las zonas contaminadas con látex.
-
Limpie con frecuencia las zonas contaminadas con polvo de látex (tapicería, alfombras, conductos de ventilación y cámaras impelentes).
-
Familiarícese con los procedimientos para prevenir la alergia al látex.
- Aprenda a reconocer los síntomas de la alergia al látex: irritaciones cutáneas; urticaria; enrojecimiento; picazón; síntomas nasales u oculares y en las cavidades paranasales; asma o caer en estado de shock.
-
Evite el contacto con los guantes y otros productos que contengan látex.
-
Evite las zonas en las que usted pudiera inhalar el polvo de guantes de látex que llevan otros trabajadores.
-
Informe a su empleador y a proveedores de atención de salud (médicos, enfermeras, dentistas, etc.) que usted tiene una alergia al látex.
- Lleve puesto un brazalete de alerta médica.
Si desea leer más artículos sobre el tema de Salud Ocupacional le recomendamos visitar las siguientes direcciones:
- SALUD OCUPACIONAL INDICE
- Dolor de Espalda
- Guía para la Prevención del Estrés Laboral
- Las Computadores y los trastornos de la Salud
.
Autor: Dr. Carlos Muñoz Retana
Actualizado: 11 de Febrero, 2019