Verrugas Genitales
Las verrugas genitales, también conocidas como condiloma acuminado, son el resultado de una infección viral de la piel y/o áreas mucosas del cuerpo causada por el virus del papiloma humano (VPH) y se transmiten por contacto de piel con piel, usualmente durante las relaciones sexuales.
Las verrugas genitales son muy comunes y en su mayoría inofensivas, pero traen consigo efectos psicológicos y sociales negativos tanto para los hombres como para las mujeres y afectan su calidad de vida, en particular sus relaciones de pareja.
Causas de las verrugas genitales
Hay más de 100 subtipos de virus del papiloma humano que puedan afectar diversas partes del cuerpo y alrededor de 30 subtipos diferentes de VPH pueden afectar la piel o mucosa genital, pero la gran mayoría de las verrugas genitales son causadas por solamente dos subtipos de virus del papiloma, los identificados como 6 y 11.
Transmisión de las verrugas genitales
Las verrugas genitales usualmente se transmiten durante las relaciones sexuales vaginales o anales, y mediante el intercambio de juguetes sexuales. También se pueden transmitir por sexo oral.
No es necesario tener relaciones sexuales con penetración para transmitir la infección debido a que el virus se transmite por contacto de piel con piel.
Las verrugas genitales pueden tardar desde 2 a 3 meses hasta 2 años en desarrollarse después de una infección; no obstante, en algunos casos el virus puede quedar latente sin desarrollar lesiones y reactivarse años después.
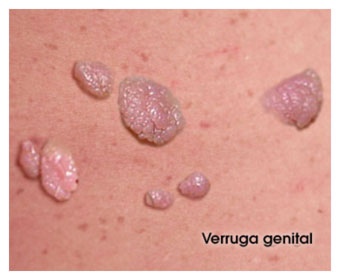
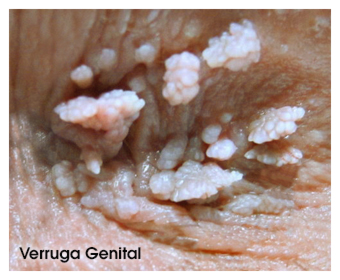
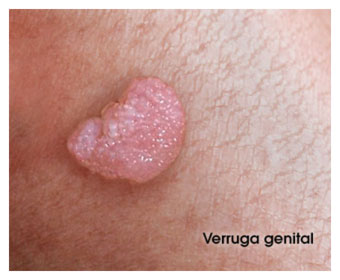
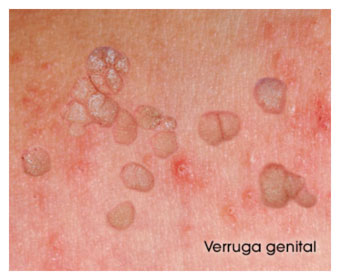
¿Cómo son las verrugas genitales?
Las verrugas genitales son crecimientos blandos en la piel y en las membranas mucosas de los genitales y se pueden encontrar generalmente en el pene, vulva, uretra, vagina, cuello uterino y en el ano.
Con menos frecuencia se pueden encontrar dentro de la boca y en la faringe.
Las siguientes son imágenes ilustrativas de verrugas genitales:
Diagnóstico de las verrugas genitales
El diagnóstico de las verrugas genitales se realizan usualmente por observación directa por el médico.
Síntomas de las verrugas genitales
La mayoría de las personas con una infección por virus del papiloma humano no desarrollan verrugas visibles y el virus desaparece por sí solo al cabo de unos meses.
En el caso de que aparezcan las verrugas, algunos de los síntomas pueden ser:
- Lesiones en la piel o en las mucosas de la zona genital carnosas, del color de la piel, rosadas o blancas en cualquier parte del área genital o anal y en algunos casos en la garganta.
- Las verrugas pueden salir en grupos o puede haber una sola.
- Las lesiones pueden ser muy diferentes, pueden tener la apariencia de una pequeña coliflor, ser planas o elevadas y también lisas o con baches.
- Generalmente no causan picazón o ardor, pero algunas verrugas pueden picar o arder, usualmente las verrugas anales.
- Algunas personas experimentan sangrado por las verrugas durante el sexo. Por esta razón, se recomienda evitar tener relaciones sexuales hasta que las verrugas sean tratadas y curadas.
Tratamiento de las verrugas
El objetivo principal del tratamiento es aliviar los síntomas y quitar las verrugas.
Debido a que casi todas las verrugas desaparecen solas con el tiempo, una alternativa aceptable para algunos pacientes es no recibir terapia a menos que sus lesiones persistan o se agranden.
Es común que las verrugas vuelvan aparecer después del tratamiento, y puede ocurrir después de finalizar la terapia hasta en un 25% a un 60% de los casos.
Actualmente se está utilizando una amplia gama de tratamientos, que son muy distintos y que pueden diferir drásticamente en cuanto al costo, efectos secundarios, horarios de dosificación, la duración del tratamiento y la efectividad en general.
Los dos tipos principales de tratamiento para las verrugas genitales son:
- Aplicación de una crema o ungüento que destruye el tejido de las verrugas.
- Destrucción las verrugas congelándolas con nitrógeno líquido, quemándolas con láser o electrocauterio y quitándolas con cirugía.
Las verrugas pequeñas se pueden tratar con medicamentos en crema aplicados directamente sobre las lesiones, su médico puede prescribirle un medicamento para que usted lo aplique en su hogar.
Es importante seguir con cuidado las instrucciones de uso del medicamento ya que su uso inadecuado podría dañar la piel sana alrededor de las verrugas.
Algunas de las medicinas usadas para tratar verrugas genitales no se pueden utilizar durante embarazo, así que es muy importante decirle a su doctor si usted esta embarazada.
Para las verrugas genitales de mayor tamaño o para las verrugas más persistentes existen tratamientos que son aplicados solo por un médico, algunos de estos tratamientos son:
- Destrucción de las verrugas por congelamiento a muy bajas temperaturas. (crioterapia con nitrógeno líquido).
- Aplicación local de resina de podofilina al 10-25%.
- Aplicación local de ácido tricloroacético o ácido bicloroacético al 80-90%.
- Remoción de las verrugas mediante cirugía.
- Remoción de las verrugas por aplicación de láser de CO2.
- Destrucción de las verrugas por aplicación de calor (electrocauterización)
Si usted está recibiendo tratamiento para sus verrugas, es recomendable evitar las relaciones sexuales hasta que se hayan eliminado las lesiones.
Si las verrugas no desaparecen luego de múltiples aplicaciones de un tratamiento determinado se debe considerar un cambio de la terapia con su médico.
Las verrugas genitales y el cáncer
Los tipos de virus del papiloma humano que están más vinculados con el cáncer son diferentes de los que usualmente causan verrugas genitales.
Sin embargo, muchas personas pueden estar infectadas al mismo tiempo con más de un subtipo de virus papiloma.
Por lo tanto, las personas con verrugas genitales también podrían estar infectadas con un subtipo de virus papiloma que causa cáncer.
¿Se pueden prevenir las verrugas genitales?
El virus del papiloma humano se puede transmitir de una persona a otra, incluso cuando no hay verrugas visibles u otros síntomas.
La mejor manera de cuidarse de un contagio de VPH es la abstinencia sexual, pero cuando ésta no es una opción, lo mejor es practicar sexo seguro mediante el uso de condones, pero se debe tener presente que los preservativos no pueden proteger completamente contra las verrugas. Esto se debe a que las verrugas también pueden estar en la piel cercana a los genitales para lo cual el condón no ofrece protección.
Tener muchos compañeros sexuales aumenta el riesgo de contraer el VPH, reducir el número de parejas sexuales ayuda a disminuir las posibilidades de contagio.
Se debe dejar de fumar, un estudio reciente encontró que los fumadores tienen más probabilidades de tener verrugas genitales que los no fumadores.
Evite compartir juguetes sexuales. Si los comparte, lávelos o cúbralos con un condón antes de ser usados.
La vacuna contra el virus del papiloma humano
Existen dos vacunas contra el virus papiloma en el mercado. Una de ellas protege contra dos subtipos de virus papiloma, el VPH-16 y VPH-18 y se le denomina vacuna bivalente.
La otra vacuna protege contra 4 y 9 subtipos del virus papiloma. A estas vacunas se les llama tetravalente y nanovalente. La tetravalente protege contra los subtipos de virus papiloma 6,11, 16 y 18. La vacuna nanovalente protege contra los subtipos de virus papiloma: 6,11,16,18,31,33,45,52 y 58.
La vacuna tetravalente y la vacuna nanovalente contra el virus papiloma ayuda a prevenir los tipos de virus del papiloma humano que causan verrugas genitales debido a que protegen contra los subtipos de virus papiloma 6 y 11, los que provocan la mayoría de las verrugas.
La otra vacuna en el mercado que es la bivalente (protege contra dos subtipos de virus papiloma) no protege contra los virus papiloma productores de verrugas.
Si usted ya tiene el virus del papiloma humano en su cuerpo, la vacuna no protege contra el virus papiloma que lo afecta ni le ayuda a curar lesiones preexistentes, pero puede ayudarle a protegerse contra infecciones provocadas por otros subtipos de virus papiloma que están cubiertos por estas vacunas.
Referencias
- Ali Hammad, Donovan Basil, Wand Handan, Read Tim R H, Regan David G, Grulich Andrew E et al. Genital warts in young Australians five years into national human papillomavirus vaccination programme: national surveillance data BMJ 2013; 346 :f2032. Consultado en: https://www.bmj.com/content/346/bmj.f2032
- Cocchio, S. et al. Self-reported genital warts among sexually-active university students: a cross-sectional study. BMC Infect Dis. 2018; 18: 41. Consultado en: https://bmcinfectdis.biomedcentral.com/articles/10.1186/s12879-018-2954-7
- Gitte Lee Mortensen and Helle K Larsen. The quality of life of patients with genital warts: a qualitative study. BMC Public Health 2010 10:113 DOI/10.1186/1471-2458-10-113. Consultado en: https://bmcpublichealth.biomedcentral.com/articles/10.1186/1471-2458-10-113
- Juckett et al. Human Papillomavirus: Clinical Manifestations and Prevention. Am Fam Physician. 2010 Nov 15;82(10):1209-1214. Consultado en: https://www.aafp.org/afp/2010/1115/p1209.html
- Oliphant J, Perkins N. Impact of the human papillomavirus (HPV) vaccine on genital wart diagnoses at Auckland Sexual Health Services. J N Z Med Assoc2011;124:51-8
- Consultado en: https://www.nzma.org.nz/journal/read-the-journal/all-issues/2010-2019/2011/vol-124-no-1339/article-oliphant
- New York State. Department of Health. Verrugas venéreas (verrugas genitales). Consultado en: https://www.health.ny.gov/es/diseases/communicable/human_papillomavirus/fact_sheet.htm
- Wiley, et al. J. External Genital Warts: Diagnosis, Treatment, and Prevention, Clinical Infectious Diseases, Volume 35, Issue Supplement_2, 15 October 2002, Pages S210–S224, doi /10.1086/342109. Consultado en: https://academic.oup.com/cid/article/35/Supplement_2/S210/316436
- Yanofsky et al. (2012). Genital warts: A comprehensive review. The Journal of Clinical and Aesthetic Dermatology. 5. 25-36. Consultado en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3390234/
.
Autor: Dr. Carlos Muñoz Retana
​Actualizado: 13 de Marzo, 2019






